2 Как делается спинальная анестезия?
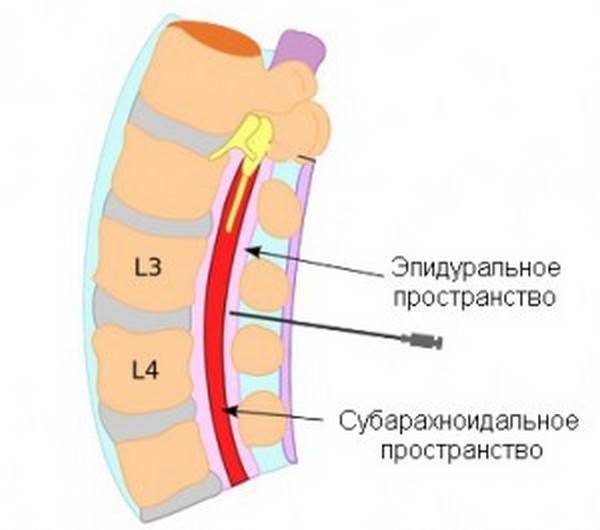
Как долго и как делают спинальную анестезию? Начать нужно с того, куда именно вводят лекарственные препараты. Вводит их врач в субарахноидальное пространство спинного мозга, так как именно здесь локализуются нервные ответвления, блокировка которых предотвращает болевые ощущения.
В большинстве случаев пункционный прокол делают между 2 и 5 поясничными позвонками. Предпочтительным местом является пространство между 2 и 3 позвонками. На итоговый выбор места прокола влияет анамнез пациента, в частности наличие болезней позвоночника, предыдущих операций на нем или травм.
Подготовка к проведению спинальной анестезии
Сколько по времени длится проведение спинального обезболивания? Обычно эта процедура занимает не более 15 минут.
Спинальная анестезия вызывает разнообразные отзывы среди врачей, которые отмечают ее эффективность и безопасность в ряде медицинских процедур. Многие специалисты подчеркивают, что этот метод позволяет значительно снизить уровень боли во время операций на нижних конечностях и в области таза, что делает его предпочтительным выбором для пациентов. Врачи также отмечают, что спинальная анестезия обеспечивает более быстрое восстановление после вмешательства по сравнению с общим наркозом. Однако, некоторые медики предупреждают о возможных осложнениях, таких как головные боли или временные нарушения чувствительности. В целом, большинство врачей согласны, что при правильном применении и учете индивидуальных особенностей пациента спинальная анестезия является надежным и эффективным методом обезболивания.

2.1 Что чувствует пациент?
Больно ли во время проведения спинальной анестезии? Частый вопрос пациентов, которым предстоит данная процедура. На самом деле в большинстве случаев особо болезненных ощущений во время процедуры пациент не испытывает.
Возможен легкий дискомфорт, который достаточно быстро (в течение нескольких минут) полностью проходит. После проведения спинального обезболивания ощущается покалывание в ногах.
Несмотря на то, что это вполне обычное состояние, расскажите о своих ощущениях анестезиологу, даже в том случае, если с легкостью можете их терпеть. Обращаясь к специалисту, не меняйте положения тела и не поворачивайте голову: во время манипуляции вы должны оставаться неподвижными.
2.2 После спинальной анестезии: самочувствие, ощущения
После процедуры возможны различные дискомфортные ощущения. Большое количество пациентов жалуется на то, что первое время болит голова или спина. Как правило, боли умеренные, и не требуют принятия медикаментозных средств.
Иглы для спинальной анестезии при беременности
Когда можно вставать пациенту – решает наблюдающий врач. Самостоятельные попытки встать чреваты последствиями, поэтому принимая такое решение пациент должен предварительно спросить разрешения у врача.
И на будущее нужно следовать всем рекомендациям врача, дабы избежать или минимизировать риски послеоперационных осложнений (связанных как с самой операцией, так и с проведенной анестезией).
Спинальная анестезия вызывает множество отзывов, и мнения людей о ней варьируются. Многие пациенты отмечают, что процедура проходит быстро и безболезненно, что значительно снижает уровень тревоги перед операцией. После введения анестезии они чувствуют облегчение, поскольку исчезает боль в нижней части тела. Однако некоторые пациенты сообщают о неприятных ощущениях, таких как головная боль или временная слабость в ногах. Важно отметить, что большинство отзывов подчеркивают высокую эффективность спинальной анестезии в сравнении с общей анестезией, позволяя пациентам быстрее восстановиться после операции. Тем не менее, как и любая медицинская процедура, она имеет свои риски, и важно обсудить все возможные последствия с врачом.

2.4 Возможные последствия
Обычно спинальная анестезия проходит достаточно гладко и без каких-либо осложнений. Тем не менее, риск развития побочных эффектов все же есть.
Чаще всего наблюдаются следующие нежелательные явления:
- Головные и спинные боли, боли в нижних конечностях (шанс развития – около 1%). Проходят обычно самостоятельно, без необходимости в приеме медикаментов.
- Падение артериального давления (шанс развития – около 1%). Эффект устраняют с помощью введения специальных препаратов внутривенно и обильным питьем.
- Задержка мочеиспускания (шанс развития – менее 1%). Не требует никакого лечения, проходит в течении суток самостоятельно.
- Неврологические расстройства (нарушения чувствительности, онемение, мышечные слабости или судороги). Возникают очень редкое (примерно в 0,01% случаев). Тактика их лечения зависит от тяжести и определенных нюансов, поэтому заблаговременно расписать тактику действий не представляется возможным.
Правда ли что после спинальной анестезии почти всегда болит голова. Что делать, если развилась такое последствие наркоза?
На самом деле, частота возникновения головной боли после проведения данного вида регионарной анестезии не такая же и частая – примерно один случай на 100-200 анестезий. Конечно, это при условии, что используются современные спинальные иглы и растворы местных анестетиков. Раньше мы действительно наблюдали развитие головных болей после спинальной анестезии довольно часто, что было связано с использованием спинальных игл, имеющих большой диаметр и старый тип заточки, или реакцией на не совсем качественные местные анестетика, применяемые при этом типе анестезии.
Если после спинальной анестезии у Вас появилась головная боль, то необходимо стараться соблюдать строгий постельный режим, при этом находиться в постели в горизонтальном положении. Кроме того, нужно пить много жидкости, некоторые пациенты отмечают улучшение состояние после употребления чая или кофе. При необходимости можете принять обезболивающие лекарства (парацетамол или ибупрофен).
Более подробную информацию можно прочитать в специальной статье, посвященной данной проблематике: Головная боль после спинномозговой анестезии».

Технология применения наркоза
Для обеспечения полной безболезненности наркоз вводят в полость позвоночного столба, находящуюся между оболочками головного и спинного мозга. Эта зона наполнена спинномозговой жидкостью — ликвором. Благодаря попаданию в данное пространство анестетика достигается полное «отключение» нижней части туловища. Данный результат достигается за счет блокировки нервных импульсов, исходящих от нервных корешков позвоночника к головному мозгу. Поэтому человек ничего не ощущает во время действия лекарственного препарата.
Анальгезирующее средство вводится в субарахноидальное пространство
Для введения спинальной анестезии требуется техническое мастерство специалиста, так как этот процесс не из легких. К тому же, спинальная анестезия проводится с использованием медицинских инструментов, которые позволяют снизить риск развития осложнений после наркоза.
К таким инструментам относятся:
- спиртовые обеззараживающие ватные тампоны для антисептических процедур;
- два шприца, один из которых с местным обезболивающим средством для менее чувствительного введения спинальной пункции. А второй шприц заправлен непосредственно анальгезирующим средством для спинальной анестезии;
- особая игла для проведения спинномозговой пункции. К слову, она значительно тоньше той, которую применяют при наркозе эпидуральным методом.
Анестетики для спинального метода обезболивания
При спинальной анестезии применяют местные анестезирующие средства и препараты, помогающие повысить результативность обезболивания (адъюванты). Теоретически можно использовать любой местный анестетик, однако на упаковке должно быть указание о возможности его введения в субдуральное пространство.
Важной характеристикой средства для анестезии является баричность, то есть соотношение его плотности к плотности спинномозговой жидкости. По этому параметру принято выделять гипобаричные, изо- и гипербарические препараты
Гипобарические средства имеют меньшую плотность и потому анестезия может распространяться выше места пункции — 0,5% лидокаин, 0,25% бупивакаин.
Изобарические анестетики распределяются равномерно в разные стороны — 0,5% бупивакаин, 2% лидокаин при условии совпадения плотности ликвора и раствора. В некоторых случаях происходит незначительное увеличение плотности ликвора, что может повлечь непредсказуемые эффекты, когда анестетик начнет действовать как гипобарический.
Гипербарические анестетики распространяются ниже зоны прокола благодаря большей плотности в сравнении с ликвором. Они пользуются наибольшей популярностью у анестезиологов всего мира. К ним относят меркаин-хеви, 5% лидокаин. Увеличить плотность анестетика можно, смешивая его с декстрозой.
В странах постсоветского пространства традиционно используют лидокаин разной концентрации и бупивакаин. Лидокаин по праву считается золотым стандартом среди местных обезболивающих средств. Он дает умеренный по продолжительности период анестезии, может вводиться в изобарическом или гипербарическом виде.
Бупивакаин наиболее распространен в мире. Он выгодно отличается от лидокаина большей длительностью анестезии и не требует применения высоких доз. Используется в виде изо- и гипербарического растворов.
Адъюванты — это специальные добавки к спинальному обезболиванию, которые применяет весь цивилизованный мир, в то время как анестезиологи наших широт сталкиваются с существенной проблемой — запрет на введение отдельных препаратов в спинномозговой канал. В качестве адъювантов используются морфин, фентанил, клофелин и адреналин. Последний разрешен к введению в странах СНГ, однако он небезопасен.
Классическим адъювантом считается морфин, который обеспечивает длительное обезболивание, распространяющееся и на послеоперационный период, что, собственно, и является целью введения препарата. Продолжительность послеоперационного обезболивания может составлять до суток, но следует учитывать побочные эффекты, которые усиливаются при использовании больших объемов препарата.
В случае спинального применения морфин может спровоцировать тошноту и рвоту, урежение пульса, зуд, угнетение коры головного мозга, задержку мочи, обострение герпесвирусной инфекции. Учитывая эти эффекты, морфин должен применяться в минимальном количестве для обеспечения нужного действия, а за пациентом следует тщательно наблюдать на протяжении суток.
Фентанил в качестве адъюванта выбирается наиболее часто. Он вызывает быстрый эффект анальгезии продолжительностью до 3 часов, а в послеоперационном периоде действует еще до 4 часов, позволяя прооперированному привыкнуть к боли по мере разрешения анестезии. Побочным действием считается угнетение дыхания и пульса при превышении дозировки.
Клофелин, в отличие от перечисленных выше адъювантов, блокирует все виды чувствительности, а не только болевую, оказывает седативное действие, но не угнетает дыхательный центр. Он используется для удлинения времени действия анестетиков, в качестве побочных эффектов выступают гипотония и сухость во рту.
Адреналин считается адъювантом, однако безопасность и целесообразность его использования при спинальной анестезии ставятся под сомнение. Препарат не предотвращает гипотонию, а в редких случаях и сам способен ее спровоцировать. Описаны случаи ишемического повреждения дистальных отделов спинного мозга, что подталкивает анестезиологов отказаться от использования адреналина.
Какой наркоз лучше при кесаревом сечении, их основные виды
Лучшим при кесаревом сечении является регионарный наркоз – спинальная и эпидуральная анестезия. Его назначают в 90% операций, при невозможности проведения используется общий, в том числе и эндотрахеальный. Все остальные методы, например, местный наркоз не назначаются.
Общий
Общее обезболивание применяется при:
- отказе пациентки от спинномозговой, эпидуральной;
- сильном кровотечении, низкой свертывающей активности крови;
- нарушении функции спинного мозга, легких, печени, почек;
- обезвоживании;
- шоковом состоянии;
- инфекционных заболеваниях;
- повышенное внутричерепное давление;
- пороки сердца, недостаточность кровообращения.
Спинномозговая анестезия, или эпидуральная
Спинномозговая анестезия или в эпидуральном варианте проводится в большинстве случаев.
При этом у спинальной есть преимущества:
- проще выполнить (не нужен катетер);
- быстрее наступает эффект (пока обрабатывается операционное поле);
- дешевле по стоимости;
- менее болезненная;
- доза обезболивающего ниже;
- более полное анестезирующее действие.
Смотрите на видео о спинальной и эпидуральной анестезии:
Эндотрахеальный наркоз
Эндотрахеальный наркоз используется в комплексе с медикаментами, введенными в вену при общей анестезии. Проводится интубация трахеи (ставится эндотрахеальная трубка), затем применяют препараты, расслабляющие мышцы, в том числе и дыхательные. Поэтому женщину подключают к аппарату искусственной вентиляции легких.
В большинстве случаев на такой метод обезболивания идут при:
- экстренной и внеплановой операции;
- кровотечении и склонности к нему;
- ожирении;
- неправильном положении плода (косое, поперечное);
- перенесенных травмах позвоночника;
- приращении плаценты.
Эндотрахеальный наркоз позволяет:
- полностью расслабить мышцы;
- насыщать кровь кислородом;
- легко контролировать глубину и длительность медикаментозного сна.
Отрицательное свойство такого наркоза – это поражение нервной и дыхательной системы ребенка, что требует постоянного наблюдения за его состоянием после родов.
Можно ли под местным наркозом или нет
Кесарево сечение относится к полостной операции, поэтому под местным наркозом ее проводить нельзя. Применяют только общее обезболивание и спинальную, эпидуральную анестезию.
Можно ли выбрать, под каким делать
Выбрать, под каким видом наркоза делать операцию кесарева сечения, можно. При отказе пациентки от спинальной анестезии проводится эндотрахеальной наркоз с введением в вену наркотических обезболивающих, миорелаксантов (расслабляющих мышцы). Тем не менее не стоит пренебрегать мнением врача, так как он может предложить всегда лучший вариант.
Противопоказания и предоперационная подготовка
Местная спинномозговая анестезия проводится ниже грудной диафрагмы, и лишь в том случае, когда существуют объективные причины, исключающие общий наркоз.
К относительным противопоказаниям осуществления оперативного вмешательства относятся:
- сердечная недостаточность и ишемия сердца;
- гиперчувствительность нервной системы;
- головная боль;
- септические состояния;
- гиповолемия;
- кахексия.
Абсолютные противопоказания к спинальной анестезии:
- психические заболевания;
- воспалительная патология в зоне пояснично-крестцового отдела позвоночника; некоррегированная гиповолемия;
- гнойные заболевания кожи в поясничной зоне;
- тяжелая форма анемии;
- ярко выраженный кифоз, сколиоз и прочие аномальные состояния позвоночника; внутричерепная гипертензия;
- аллергическая реакция на местные анестетики.
Кроме того, спинальную анестезию не рекомендуется проводить людям с хроническими заболеваниями сердечно-сосудистой системы, больным сахарным диабетом, пациентам старше 65 лет, и людям с гипертонической патологией.
Перед началом операции необходима психогенная подготовка пациента. За полчаса до оперативного вмешательства, чтобы купировать боль в спине, человеку внутримышечно вводятся наркотические, антигистаминные и седативные фармакологические средства. Как правило, подкожный укол в спину – это 20% раствор кофеина и 0,05% раствор дигидроэрготамина, который усиливает венозный возврат в кровяных сосудах.
Спинальная анестезия (СА) в акушерской практике
В настоящее время метод СА очень часто применяется при родовспоможении. Местная анестезия при родах обладает рядом преимуществ, в сравнении с общим наркозом при операции кесарева сечения. Спинальная анестезия при кесаревом сечении лишена таких неприятных осложнений, как аспирация желудочного содержимого, интубационных трудностей в трахеи и т. д. Немаловажным показателем является то, что при спинальной анестезии при кесаревом сечении коэффициент риска летального исхода значительно снижет, чем при регионарном и/или общем наркозе. Кроме того, после операции кесарева сечения под СА, новорожденные (по шкале Апгара) менее подвержены депрессии дыхания.
У будущих мам может возникнуть вопрос, опасен ли наркоз в позвоночник при операции? Последствия, осложнения и дальнейшее послеоперационное лечение полностью зависят от индивидуальных физиологических особенностей роженицы и квалификации обслуживающего медперсонала. Какие же подводные камни можно ожидать в послеоперационный период? Прежде всего, не следует опасаться за здоровье ребенка. Любой квалифицированный специалист проведет оперативное вмешательство максимально качественно без угрозы здоровья малыша. Что касается женского организма, то медицинские работники готовы к «встрече» со следующими проблемами:
- Свести до минимума риск инфекционного заражения, соблюдая строгие правила асептики.
- Возникающие сильные головные боли после спинальной анестезии – это результат снижения тонуса гладкой мускулатуры в стенках кровеносных сосудов, ведущих к ухудшению кровоснабжения. В этом случае предусмотрено терапевтическое лечение, повышающее или понижающее артериальное давление. Сколько будет длиться постпункционная головная боль, зависит от физиологии и сопутствующих клинических состояний пациента.
- Поскольку вегетативные нервные волокна пояснично-крестцовой зоны восстанавливаются в последнюю очередь, пациенты жалуются на задержку мочеиспускания. Однако при переполненном и болезненно растянутом мочевом пузыре требуется соответствующее лечение – катетеризация.
Особую опасность представляет так называемый тотальный спинальный блок, лечение которого требует максимального внимания и собранности специалистов. Патология возникает в результате неправильного интератекального введения анестезирующего средства. У пациента возникает потеря чувствительности или слабость в руках и ногах, появляется затрудненность дыхания и даже возможна потеря сознания. Стоит хоть сколько-нибудь промедлить и вовремя не начать реанимационные мероприятия, человека ожидает летальный исход. Алгоритм медицинских действий неотложной помощи при тотальном спинальном блоке:
- Реанимационные мероприятия сердечно-лёгочной системы.
- Искусственная вентиляция лёгких 100% кислородом.
- Немедленное введение внутривенной инфузионной нагрузки, чтобы избежать остановки сердца.
- Искусственная вентиляция проводится до полного разрешения проблемы.
Таким образом, подводя итоги из повседневной клинической практики, можно констатировать, что спинальный наркоз, как вид регионарной анестезии, имеет как и безусловные преимущества, так и определенные недостатки перед общим обезболиванием при оперативном вмешательстве. Стоит отметить, что регионарное обезболивание – это вид медицинского искусства, который, к сожалению, не многим анестезиологам доступен. Поэтому свободный выбор анестезирующего средства должен оставаться за пациентом.
источник
Ощущения
После непосредственного введения лекарственного препарата человек плавно начинает чувствовать тяжесть в ногах или легкое покалывание. Это говорит о том, что начинает действовать введенный препарат. Через несколько минут чувствительность полностью пропадает. Перед операцией врач должен произвести пробу на предмет потери чувствительности. Если вдруг при этом человек ощутил неприятное ощущение, больше похожее на удар током, стоит немедленно сказать об этом медику.
В отдельных ситуациях может потребоваться более долгая спинальная анестезия. В данном случае на место предыдущего прокола ставится специальный инструмент – катетер, для дополнительного введения лекарства.
Положительные и отрицательные стороны метода
Предлагаем ознакомиться со всеми плюсами и минусами спинальной анестезии (наркоза), чтобы определиться, можно ли и стоит ли делать спинальную анестезию именно вам.
Плюсы
- Обезболивание и блокировка чувствительности наступает при применении данного метода очень быстро, практически мгновенно
- Если спинномозговая анестезия применяется при проведении такой операции, как «кесарево сечение» или для обезболивания процесса схваток, будущая мама может быть спокойна за то, что анестезия нанесет какой-либо вред малышу.
- Спинномозговой метод анестезии обеспечивает очень хорошее расслабление мышц, что значительно облегчает хирургу весь процесс проведения операции
- В отличие от эпидуральной анестезии, в этом случае в организм поступает гораздо меньшая доза анестетика
- Игла, которая используется при спинномозговом методе обезболивания, очень тонкая, и поэтому риск каких либо внутренних повреждений сводится к минимуму
- Опять же, из-за нюансов в проведении спиналки, риск того, что анестетик попадет в кровоток, минимален, и поэтому к минимуму сводятся связанные с этим осложнения, такие, как токсическое отравление
- У пациента, который находится под действием этого вида анестезии, не возникнут проблемы с дыханием, в отличие от общего наркоза, так как больной в сознании, да и само обезболивание не влияет на дыхательный центр головного мозга
- По ходу операции, как хирург, так и анестезиолог могут поддерживать контакт с пациентом, а это значит, что в случае возникновения каких-либо осложнений их диагностика будет значительно ускорена
- Сами манипуляции по проведению спинномозговой анестезии гораздо проще, чем например, в случае с эпидуралкой, и поэтому риск негативных последствий опять же значительно снижается
Минусы
- Во время проведения спинномозгового метода обезболивания, как правило, у пациента резко падает давление. Этот факт может являться как и плюсом для людей с повышенным АД, так и значительным минусом для пациентов с пониженным. Для предотвращения осложнений, которые могут быть связаны с этим нюансом, больному перед операцией вводятся препараты, повышающие давление. Разумеется, если в этом есть необходимость.
- Время обезболивания ограничено количеством и дозировкой введенного препарата. В отличие от эпидуралки, где длительность действия можно постоянно поддерживать, здесь, если эффект от лекарства заканчивается, пациента срочно переводят под общий наркоз. Однако, в современной медицине существуют анестетики длительного действия, эффект от которых длится до 6 часов.
- Как побочный эффект, возможно развитие невротических осложнений, самым распространенным из которых является головная боль после спинальной анстезии.
Для чего делают анестезию в спинной мозг
Последствия спинномозговой анестезии проявляются достаточно редко, не чаще чем в 1% случаев. В основном все побочные эффекты и нежелательные проявления связаны с индивидуальной непереносимостью процедуры, а также недостаточной квалификацией персонала.
При хирургических вмешательствах
Чаще всего спинальную анестезию проводят при хирургических операциях, проводимых младенцам, недоношенным детям. Оправдано проведение процедуры и в случае оперирования пациентов с врожденными недостатками развития.
При кесаревом сечении
Медицинские стандарты проведения спинномозговой анестезии предписывают использование метода, как золотого стандарта при проведении кесарево сечения. В мировой практике повсеместное внедрение спинального обезболивания позволило сократить количество летальных исходов, приблизительно в 7 раз, с 8,6 до 1,9 на каждый 1 млн. случаев проведения операций.
Как правило, местное обезболивание позволяет сократить возможные риски для роженицы. Отсутствие необходимости в соблюдении жестких диет и подготовки к обезболиванию, делает метод практически не заменимым при проведении незапланированных операций.
Осложнения эпидуральной анестезии
Одностороннее действие или полное отсутствие. Увы, но по статистике на одного человека из двадцати обезболивание не действует.
- Головные боли. Они встречаются у 15% пациентов. Обычно проходят на 3-5 день, но бывают случаи, когда продолжительность увеличивается до трех месяцев. Это бывает в случае случайного прокола твердой мозговой оболочки.
- Боли в спине. Встречаются у каждого 3-го пациента. Обычно проходит через пару дней.
- Если эпидуралка применялась при родах, то у младенца и матери возможно повышение температуры. Медицина пока не может дать ответ, почему возникает такая реакция на эпидуральную анестезию.
- Сильное падение давления. При гипотонии такой метод обезболивания противопоказан.
Это самые серьезные побочные действия эпидурального наркоза. Они могут долго вызывать дискомфорт и перерасти в более серьезные осложнения.
Осложнения эпидуральной анестезии могут быть более легкими, которые быстро сойдут на нет. К ним относят:
- Кашель. Обычно он продолжается сутки, не вызывает видимого дискомфорта. Это одна из причин, почему эпидуралка не назначается астматикам и пациентам с проблемами дыхательных путей.
- Иногда болит место укола эпидуральной анестезии. Это естественный процесс, боль проходит через пару дней.
- Эпидуральная гематома. Она может вызывать сильную боль в спине, которая будет продолжаться пару недель, пока гематома не сойдет.
- Тошнота и рвота. Порой такое бывает, если препарат всасывается в кровь.
- Спинномозговая грыжа на месте введения катетера, но такое осложнение возникает не сразу, а через длительный промежуток времени.
- Иногда выпадают волосы. Но такой эффект чаще возникает после родов с эпидуралкой, скорее связан с самой беременностью, а не действием лекарств.
- Затруднение мочеиспускания.
- Чувство онемения ног.
Многие пациенты боятся этого метода из-за риска таких осложнений:
- Паралич. Такой эффект практически невозможен при эпидуралке. Он может произойти при спинальной анестезии и то в одном случает на 250 тысяч.
- Кома. Такое осложнение невозможно после данного метода обезболивания.
- Высокое давление. Сама эпидуралка хорошо снимает давление, поэтому идеально подходит гипертоникам.
Могут ли после эпидуральной анестезии отекать ноги? Такое возможно, если у пациента выявится аллергическая реакция на введенные препараты. Такие отеки сходят за пару дней. Но отеки бывают редко, поскольку перед введением основной дозы, анестезиолог проверяет чувствительность больного.
Учитывая, что метод сейчас активно применяется в родах, то многих рожениц волнует вопрос, какие последствия могут быть после эпидуральной анестезии через несколько лет. Ведь каждая будущая мама заботится о том, чтобы препараты не повлияли на здоровье малыша. На младенца препараты не окажут никакого воздействия. При неудачном введении иглы возможно формирование спинномозговой грыжи в месте укола через несколько лет. Также из-за ошибки анестезиолога возможен постпункционный синдром после эпидуральной анестезии, который характеризуется головной болью. Он пройдет за пару дней.
Показания и противопоказания к применению
Показания
- Обезболивание процесса схваток в родах или проведение «кесарева сечения»
- Практически любые оперативные вмешательства, проводимые ниже уровня пупка
- Операции в гинекологии и урологии
- Хирургическое вмешательство, проводимое на ногах, например, лечение варикоза
- Операции в районе промежности
- Весомым показанием к применению спинальной анестезии является непереносимость общего наркоза. Это может быть связано с пожилым возрастом, аллергическими реакциями, а также с соматическими патологиями у пациента
Противопоказания делятся на две подгруппы
Абсолютные (при которых метод не применяется в любом случае)
- Категорический отказ самого пациента
- Плохая свертываемость крови и применение перед операцией антикоагулянтов (в этом случае слишком высок риск сильного кровотечения, и, как результат, значительной потери крови)
- Воспаление и инфекция в том месте, где должна быть выполнена пункция
- Состояние пациента значительной тяжести (сильная кровопотеря, состояние шока, сердечная и легочная недостаточность, сепсис)
- Аллергические реакции на все группы анестетиков, которые могут применяться при спиналке
- Инфекционные заболевания нервной системы, такие, как, например, менингит
- Внутричерепная гипертония
- Герпес
- Крайне тяжелая степень сердечной аритмии
Относительные (метод применяется в том случае, если польза от его проведения значительно превышает вред)
- Деформация позвоночника, врожденная или наступившая в результате перенесенной травмы
- Прогнозируемая значительная кровопотеря во время оперативного вмешательства
- Инфекционные заболевания, сопровождающиеся повышением температуры тела, лихорадкой
- Заболевания нервной системы (эпилепсия, рассеянный склероз и другие)
- Пациент морально неустойчив или имеет некие психические отклонения (есть риск, что он не сможет лежать спокойно на протяжении времени, пока длится операция)
- Применение накануне такого медикамента, как аспирин (это лекарство повышает риск кровотечения)
- Хирург предполагает, что время операции может быть дольше, чем планировалось в начале . Так бывает, например, при удалении опухолей. Хирург оценивает ситуацию в соответствии с увиденным в ходе проведения вмешательства
- Детский возраст
Во время родов
Наиболее распространенный способ обезболивания родов – это спинальная анестезия. Ее главное предназначение – ликвидация боли во время родовой деятельности, создание безопасности и комфорта ребенку и роженице. Препарат вводят в зону поясницы, подавляя болевой синдром. При этом время рассчитывается таким образом, чтобы эффект средства снизился к периоду потуг, единственное исключение – высокая степень близорукости у женщины и пороки сердца. Люмбальный наркоз желательно делать:
- если женщина психологически не готова к родам;
- если крупный плод;
- при рождении первого ребенка;
- при преждевременных родах;
- для стимуляции: когда родовая деятельность отсутствует после отхода околоплодных вод.
По отзывам, спинальная анестезия при родах просто незаменима. Весь процесс проходит намного легче благодаря ей.
Техника выполнения спинномозговой анестезии
Техника проведения спинальной анестезии – достаточно сложный процесс, который требует от врача-анестезиолога определенной доли мастерства. Кроме того, для спинномозговой анестезии требуется специальный набор инструментов, который позволяет до минимума сократить риск развития осложнений в дальнейшем.
Вот как происходит подготовка рабочего места для проведения спинальной анестезии. Врач готовит необходимые инструменты, которые ему понадобятся. Список включает:
- Спиртовые тампоны (для соблюдения правил асептики и антисептики)
- Два шприца: с местным обезболивающим, чтобы сделать процесс пункции более комфортным для пациента, а также непосредственно с анальгизирующим средством, которое и будет вводиться в субарахноидальное пространство.
- Игла для проведения пункции значительно отличается от той, что используется, например, для проведения эпидуральной анестезии – она более тонкая. В идеале, игла должна быть специальной, так называемой, «карандашной» заточки.
А вот как пациенту подготовиться к спинальному наркозу:
- Пациенту (при плановой операции) лучше всего ограничить себя в приеме пищи и воды
- Загодя сообщить специалисту о наличии аллергии на препараты, если таковая имеется
- Предоставить заранее сданные анализы крови (общий, коагулограмма, группа и резус-фактор)
- Перед применением анестезии измеряется температура, давление и пульс
- Далее пациенту ставится катетер в переферическую вену, подключается система инфузии, надевается манжета для измерения давления, пульсоксиметр и кислородная маска
- Человек, которому предстоит спинальная анестезия, занимает положение, которое обеспечит анестезиологу наилучший доступ к позвоночнику. Таким положением может считаться поза на боку с поджатыми к подбородку коленями или же сидя, максимально выгнув спину
- Затем происходит обработка самого операционного поля анестетиками
- И ставится укол местного обезболивающего, о котором мы уже вкратце упоминали
- Отдельно стоит рассказать, на каком уровне делается спинальный наркоз (анестезия). Если вы хотите выяснить, между какими позвонками производится пункция для спинальной анестезии, то тут все зависит от индивидуальных особенностей организма. Как правила прокол делается между вторым и третьим позвонками, это место считается оптимальным. Но допустимый диапазон – от второго до пятого позвонка. Перед пункцией врач тщательно производит пальпацию, выбирая наилучшее место для прокола. Решающими факторами здесь является наличие в анамнезе пациента перенесенных травм и операций, а также индивидуальное строение позвоночника.
- Далее, согласно методике проведения спинальной анестезии, осуществляется прокол и в субарахноидальное пространство вводится анестетик, согласно заранее рассчитанной дозировке. Нужная дозировка лекарства определяется исходя из индивидуальных особенностей пациента, таких, как рост, вес, возраст, а также в зависимости от времени, которое необходимо для проведения операции.
- После введения лекарства человек начинает постепенно ощущать тяжесть в ногах, иногда – покалывание. Это нормально. По истечении нескольких минут пропадает чувствительность к воздействию острых предметов в месте проведения операции. Перед началом вмешательства врач проведет аккуратную пробу. Если вы в какой то момент ощутили в области операции некое действие, схожее с ударом тока, сразу скажите об этом врачу, но при этом не стоит дергаться и менять положение тела.
- В некоторых случаях может проводиться продленная спинальная анестезия. Обычно это происходит, если случайно или намеренно была проведена дуральная пункция. Тогда на месте прокола устанавливается катетер и лекарство может подаваться дополнительно.
Посмотреть видео, где показано, как делают спинальную анестезию, вы можете на нашем сайте.
Показания и противопоказания
Спинальная анестезия применяется в таких случаях:
- оперативные вмешательства ниже уровня пупка;
- гинекологические и урологические операции;
- хирургические манипуляции на нижних конечностях, например, лечение варикозного расширения вен;
- операции на промежности;
- обезболивание во время родов и кесарева сечения;
- как альтернатива общей анестезии в случае наличия противопоказаний к последней (пожилой возраст, соматическая патология, аллергия на препараты для наркоза и пр.).
Противопоказания к такому виду аналгезии бывают абсолютные и относительные.
При спинальном обезболивании пациент находится в сознании
Абсолютные:
- отказ пациента;
- заболевания крови, которые сопровождаются повышенной кровоточивостью, применение антикоагулянтов перед операцией (высокий риск кровотечения);
- воспалительные поражения кожного покрова в месте предполагаемой пункции;
- тяжелое состояние пациента (шок, острая кровопотеря, сердечно-сосудистая, легочная недостаточности, сепсис и др.);
- аллергия на местные анестетики, которые применяют для аналгезии;
- инфекционные заболевания нервной системы (менингиты, арахноидиты, энцефалиты, миелиты);
- внутричерепная гипертония;
- обострение герпес-вирусной инфекции;
- тяжелые степени сердечных аритмий и блокад.
Относительные:
- деформация позвоночного столба, которая увеличивает риск осложнений и делает анестезию опасной для жизни и здоровья;
- прогнозированная объемная кровопотеря во время будущей операции;
- тяжелая степень дистресса плода при выборе метода родоразрешения;
- признаки инфекционного заболевания, лихорадка;
- некоторые заболевания НС (эпилепсия, радикулит с корешковым синдромом, сосудистые поражения головного мозга, полиомиелит, хроническая головная боль, рассеянный склероз);
- эмоциональная неустойчивость пациента, психические расстройства (лица, которые не смогут лежать спокойно, пока хирурги делают операцию);
- стеноз аортального клапана сердца;
- терапия ацетилсалициловой кислотой и прочими дезагрегантами (риск кровотечения);
- травмы позвоночного столба в анамнезе;
- возможное расширение объема операции и удлинение времени ее выполнения, например, хирургическое удаление опухолей, когда тактика хирурга может меняться в зависимости от увиденного во время ревизии на операционном столе;
- детский возраст.
Различные деформации позвоночника являются препятствием к спинальной анальгезии
Заключение
Наркоз существует уже очень давно. Относительно недавно стали использовать местный наркоз, при которым пациент остается в сознании. К такому относят и эпидуральную анестезию. Но всего нового люди сначала боятся, что естественно. И возникает рациональный вопрос, чем опасна эпидуральная анестезия при операциях. Главный риск – это остановка сердца, но такой бывает очень и очень редко, и обычно заканчивается хорошо. Также возможно сильное снижение давления, поэтому слишком рисково применять такой наркоз к людям с гипотонией, зато метод прекрасно подходит гипертоникам. Бывают кратковременные осложнения в виде головной и спинной боли, болевого синдрома в месте инъекции, кашле, но они очень быстро проходят, обычно за 2-3 дня. При неудачном введении иглы возможно образование спинномозговой грыжи через несколько лет после применения обезболивания.
Вопрос-ответ
Какие последствия бывают после спинальной анестезии?
Дрожь: Дрожь является типичной реакцией, которая случается нередко. Снижение артериального давления: Вам Инъекция в вены: вены, Постоянная боль в некоторых Парестезии (чувство нервных ощущений): переходное «чувство нервных Боль в спине: У вас может быть Головная боль: Может быть несколько
Что чувствует пациент при спинальной анестезии?
В некоторых случаях при выполнении спинальной анестезии Вы можете ощутить некоторое болезненное покалывание, которое некоторые пациенты описывают, как «током чуть-чуть стрельнуло». Если такое случилось, скажите об этом врачу-анестезиологу, не изменяя положение тела и не поворачивая головы.
Кому нельзя делать спинальный наркоз?
Противопоказания к спинальной анестезии аллергическая реакция на анестетики, признаки внутричерепной гипертензии, отсутствие условий для реанимации и для проведения инъекции в области позвоночника, кожные инфекции: менингит, сепсис и т.
Какие риски при спинальной анестезии?
Непосредственные осложнения спинномозговой анестезии включают повреждение нерва от иглы, снижение артериального давления и частоты сердечных сокращений. Шанс того, что блок не разовьется, составляет около 1% или меньше. Чаще всего это зависит от того насколько часто ваш анестезиолог выполняет спинальные блоки.
Советы
СОВЕТ №1
Перед проведением спинальной анестезии обязательно проконсультируйтесь с анестезиологом. Обсудите все свои медицинские истории, аллергии и возможные риски, чтобы врач мог выбрать наилучший подход для вашей ситуации.
СОВЕТ №2
Изучите отзывы других пациентов, которые уже проходили процедуру спинальной анестезии. Это поможет вам составить более полное представление о процессе, возможных ощущениях и последствиях, а также успокоить свои переживания.
СОВЕТ №3
Не стесняйтесь задавать вопросы медицинскому персоналу в день процедуры. Убедитесь, что вы понимаете, что будет происходить, и какие ощущения можно ожидать. Чем больше информации вы получите, тем спокойнее будете себя чувствовать.
СОВЕТ №4
После процедуры внимательно следите за своим состоянием и сообщайте врачу о любых необычных симптомах. Это поможет избежать возможных осложнений и обеспечит вашу безопасность в послеоперационный период.