Наджелудочковая пароксизмальная тахикардия представляет собой внезапное увеличение ЧСС. Оно носит приступообразный характер, способно продолжаться от нескольких минут до нескольких дней, иногда проходит самостоятельно, не требуя приема медикаментов. ЧСС в данном случае превышает 100 уд/мин. Что характерно для заболевания – оно встречается в основном у молодых людей, поэтому и требует к себе повышенного внимания.
Причины развития заболевания и симптомы
Если говорить о причинах, способных спровоцировать развитие данного заболевания, то их делят на две основные группы: сердечные и внесердечные. Что касается сердечных причин, то это болезни сердца, на фоне которых наблюдается нарушение его ритмов и ЧС.
К подобным болезням можно отнести:
- врожденные отклонения в строении проводящей системы органа;
- ишемическая болезнь;
- пороки сердца;
- миокардит;
- сердечная недостаточность.
Если говорить про внесердечные причины желудочковой пароксизмальной тахикардии, то здесь можно выделить следующие:
- болезни щитовидной железы, вызывающие ее дисфункцию;
- злоупотребление спиртными напитками;
- образование тромба в легочной артерии;
- нарушения в работе вегетативной нервной системы;
- серьезные болезни органов дыхания, например, пневмония;
- курение;
- постоянные стрессы;
- частое употребление кофе;
- чрезмерные физические нагрузки.
Что касается особенностей проявления, то болезнь способна проявлять себя следующими признаками:
- учащение сердцебиения, которое может также резко исчезать, как и появилось;
- дискомфортные ощущения в области сердца;
- учащенное мочеиспускание;
- одышка даже при отсутствии сильных физических нагрузок;
- головокружение, способное переходить в обморочное состояние.
Если обнаружены такие симптомы, необходимо срочно обратиться за медицинской помощью. Кардиолог обязательно назначит полное обследование, на основании полученных в ходе его проведения данных сможет порекомендовать лечение.
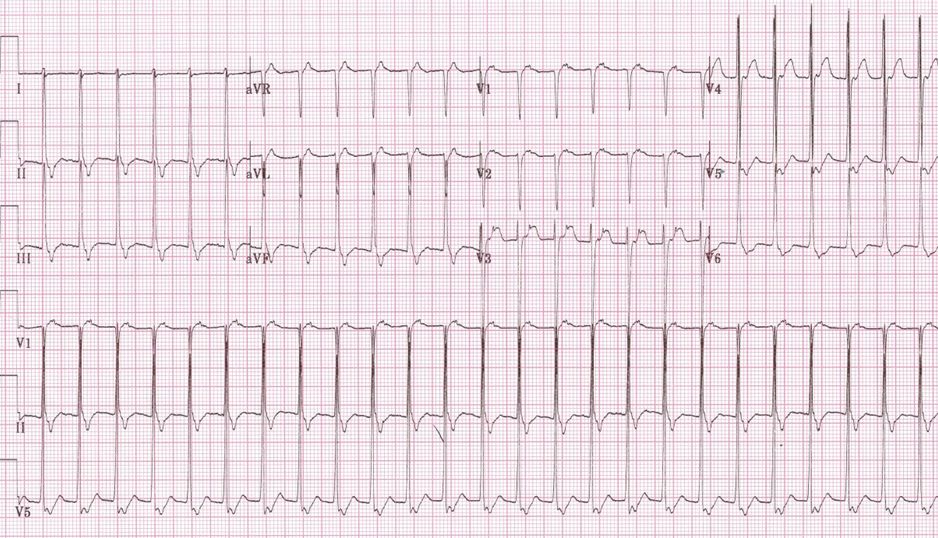
Основным методом подтверждения или опровержения диагноза считается ЭКГ – электрокардиография. Она проводится при помощи специального оборудования – электрокардиографа. Данные исследования отображаются на мониторе или бумажной ленте, зависимо от модели аппарата. Наджелудочковая пароксизмальная тахикардия на ЭКГ проявляет себя достаточно явно, поэтому диагностика сложностей не вызовет. Главное в этом случае – чтобы тахикардия правильно была диагностирована, ЭКГ признаки нужно учитывать в полном объеме:
- ЧСС – 160-190 ударов в минуту;
- деформация зубца Р;
- вероятность наслоения зубца Р на Т;
- QRS – без кардинальных изменений.
В дополнение к электрокардиографии обязательно будут применяться и другие методы обследования, которые помогут доктору составить более полную картину болезни:
- сбор анамнеза. Обязательно производится фиксация жалоб пациента;
- анализ состояния здоровья родственников по отношению к сердечно-сосудистой системе;
- анализ мочи. Безоговорочно назначается общий анализ крови. При наличии показаний могут провести и биохимический ее анализ;
- суточное мониторирование ЭКГ;
- эхокардиография;
- УЗИ сердца.
После того, как исследована пароксизмальная желудочковая тахикардия, лечение можно назначить с особой легкостью, ведь на руках у врача имеются все данные о протекании заболевания, его особенностях.
Врачи отмечают, что наджелудочковая пароксизмальная тахикардия (НПТ) является распространённым нарушением сердечного ритма, которое может возникать у людей разных возрастов. Специалисты подчеркивают, что данное состояние часто проявляется внезапными приступами учащенного сердцебиения, которые могут сопровождаться головокружением, одышкой и даже обмороками. Врачи рекомендуют пациентам, испытывающим подобные симптомы, незамедлительно обращаться за медицинской помощью для диагностики и определения причин тахикардии. Лечение может варьироваться от медикаментозной терапии до более инвазивных методов, таких как абляция. Важно, чтобы пациенты понимали, что своевременное обращение к специалисту может значительно улучшить качество жизни и снизить риск осложнений.
Наджелудочковая пароксизмальная тахикардия (НПТ) вызывает у людей разные эмоции и мнения. Многие пациенты описывают свои ощущения как внезапные приступы учащенного сердцебиения, которые могут сопровождаться головокружением, одышкой и даже паникой. Некоторые отмечают, что приступы возникают в стрессовых ситуациях или после физической нагрузки, что заставляет их пересмотреть образ жизни.
Медицинские специалисты подчеркивают важность диагностики и индивидуального подхода к лечению. Многие пациенты делятся положительным опытом после назначения медикаментов или процедур, таких как абляция, которые помогли им справиться с симптомами. Однако не все так просто: некоторые люди сталкиваются с рецидивами и продолжают искать эффективные методы контроля.
Обсуждения на форумах показывают, что поддержка и обмен опытом между пациентами играют важную роль в преодолении страха и неопределенности, связанных с НПТ.

Особенности лечения
Учитывая всю серьезность такого заболевания, лечение его должно производиться с максимально высокой ответственностью. Первым делом пациент получает рекомендации касаемо немедикаментозных способов, которые помогут снизить частоту СС. Это такие меры как:
- запрокидывание головы;
- опускание лица в воду температурой 2 градуса. Время процедуры – 20-30 секунд;
- надавливание на глаза;
- напряжение брюшного пресса. Оно производится с остановкой дыхания примерно на 20-25 сек.;
- прикладывание к шее ледяного воротника.
Что касается медикаментозного лечения, то главной группой лекарственных препаратов, которые назначаются пациенту, являются антиаритмические препараты. Они способны восстанавливать и поддерживать нормальный сердечный ритм, нормализуя ЧСС. Для профилактики человеку назначаются лекарства в виде таблеток, если речь идет о прекращении уже начавшегося приступа, то медикаменты вводятся внутривенно. Препаратов, оказывающих антиаритмическое воздействие, достаточно много, это метопролол, корвалдин, ормидол, анаприлин и др. Поэтому, назначать конкретное лекарственное средство может только врач, равно как и форму его введения в организм.
Если говорить об антиаритмической терапии, которая назначается пациенту с целью профилактики приступов тахикардии, то начинают ее обычно с бета-адреноблокаторов.
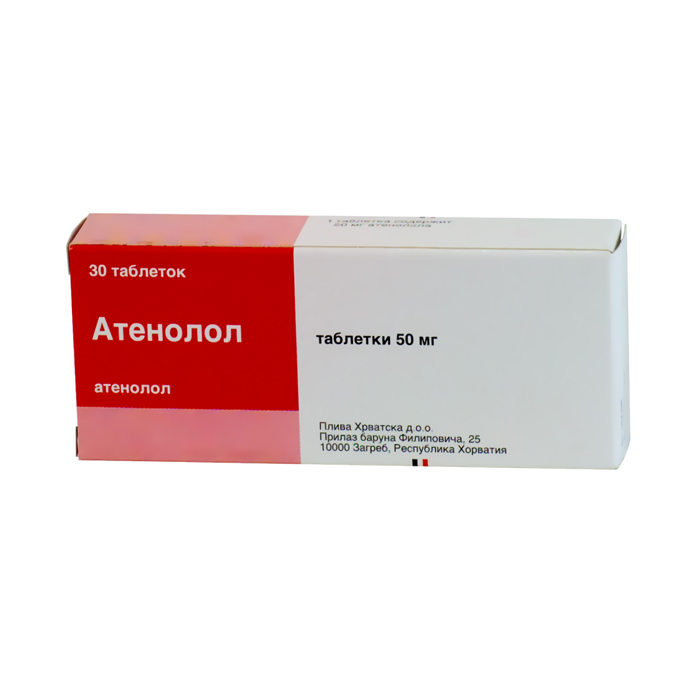
Интересно! Чаще всего наиболее высокой эффективностью обладают неселективные бета-блокаторы. Именно поэтому, если нет никаких противопоказаний, нет необходимости в использовании высокоселективных бета-блокаторов, то пациенту назначают именно такое лечение. Среди наиболее распространенных медикаментов: атенолол, метопролол, бетаксолол.
Если медикаментозное лечение не дало эффекта и продолжает диагностироваться пароксизмальная наджелудочковая тахикардия, операция будет неизбежной. Достаточно часто применяется электроимпульсная терапия. При помощи специального катетера прямо к сердцу проводят электрод, позволяющий оказывать непосредственное воздействие на конкретный его участок, разрушая патологические проводящие пути. Но, оперативное вмешательство – это последний вариант, который рассматривается в самых крайних случаях. Обычно удается обойтись без него.
Вопрос-ответ

Чем опасна наджелудочковая пароксизмальная тахикардия?
Если вовремя не принять соответствующие меры, то пароксизмальная наджелудочковая тахикардия может спровоцировать нарушение кровообращения важных для жизнеобеспечения органов.
Можно ли жить с пароксизмальной тахикардией?
При самых лёгких формах пароксизмальной тахикардии человек, как правило, ведёт полноценную жизнь и не утрачивает трудоспособность. Известны случаи очень продолжительной ремиссии или полного излечения.

Чем отличается пароксизмальная тахикардия от обычной?
От пароксизмальной тахиаритмии эктопическая отличается тем, что она начинается не приступообразно, а медленно, и так же медленно затихает. Частота сердцебиения при этом больше, чем при синусовой тахикардии, но меньше, чем при пароксизмальной, и обычно не превышает 130 ударов в минуту.
Советы
СОВЕТ №1
Регулярно контролируйте свое сердечное здоровье. Записывайте частоту сердечных сокращений и обращайте внимание на любые изменения в вашем самочувствии. Это поможет вам и вашему врачу лучше понять ваше состояние и выбрать подходящее лечение.
СОВЕТ №2
Избегайте триггеров, которые могут спровоцировать приступы тахикардии. Это могут быть стресс, кофеин, алкоголь и некоторые лекарства. Попробуйте вести дневник, чтобы выявить и исключить факторы, способствующие возникновению приступов.
СОВЕТ №3
Регулярно занимайтесь физической активностью, но выбирайте умеренные нагрузки. Упражнения, такие как прогулки, йога или плавание, могут помочь улучшить общее состояние сердечно-сосудистой системы и снизить уровень стресса.
СОВЕТ №4
Обсудите с врачом возможность применения медикаментозной терапии или других методов лечения, если ваши приступы становятся частыми или тяжелыми. Не откладывайте визит к специалисту, если у вас возникают новые симптомы или ухудшение состояния.